Podle světových statistik asi 80 % dospělých obyvatel naší rozlehlé planety spojuje stejný zdravotní problém – periodicky, nebo dokonce neustále bolesti zad v bederní oblasti. Bolest v bederní oblasti je hlavním příznakem mnoha onemocnění páteře a vnitřních orgánů umístěných v dutině břišní. A je zcela marné, že většina z těch, kteří v této oblasti pociťují nepohodlí, obcházejí lékaře a nechápou důvody, začínají intenzivně aplikovat různé masti a jiné "domácí vody". Pomocí těchto metod snadno dosáhnete opaku očekávaného výsledku.
Důvody: určit, vyloučit
Úspěch jakékoli léčby přímo závisí na přesnosti diagnózy, s odstraněním pociťovaných příznaků se zvyšuje pravděpodobnost relapsu. Následně taková léčba může situaci jen zhoršit. Proto je v první řadě třeba pečlivě zkontrolovat stav všech orgánů, jejichž příznaky mohou být bolesti v bederní oblasti.
Zažívací ústrojí
Exacerbace onemocnění trávicího systému (pankreatitida, vředy, kolitida, cholecystitida, enteritida, apendicitida) často vyvolávají výskyt bolesti v bederní oblasti.
močového systému
Nejčastěji je bolest ledvin mylně považována za příznaky onemocnění bederní páteře, protože jejich povaha je identická. Nemoci ledvin a močových cest různé etiologie jsou provázeny nejen „couvnutím" do kříže, ale také poruchami močení (zvýšená frekvence, diskomfort, přítomnost krve v moči a její zákal), zvýšení tělesná teplota.
rozmnožovací systém
Při problémech s reprodukčními orgány u mužů a žen v akutním stadiu bolest často vyzařuje do bederní oblasti, kostrče nebo do boku. Povaha těchto bolestí je často pásová bez výrazné lokalizace.
Pokud je zjištěno jakékoli onemocnění orgánu, které není spojeno s muskuloskeletálním systémem, je to on, kdo je léčen, protože je to on, kdo je skutečnou příčinou syndromu bolesti. Pokud po důkladném vyšetření nebyly zjištěny problémy s výše uvedenými orgány, pak je s největší pravděpodobností problém s páteří.
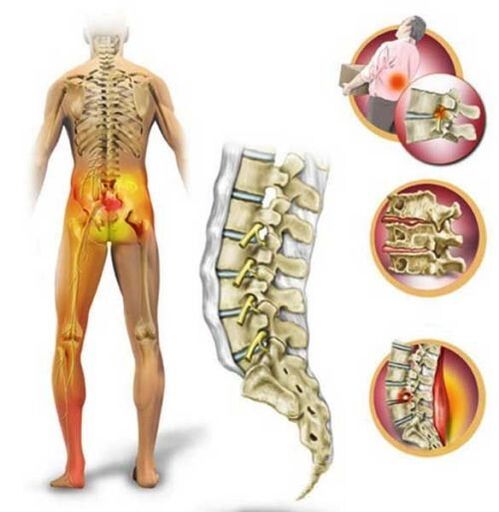
Osteochondróza
Nejpohyblivější částí páteře, která přebírá lví podíl zátěže, je lumbosakrální. Při sedavém způsobu života, nadměrném stresu a nedostatečném příjmu živin do chrupavčitých tkání páteře dochází k degenerativně-dystrofickým změnám meziobratlových chrupavek v bederní oblasti – osteochondróze.
Příznaky a stadia onemocnění
Hlavním alarmujícím příznakem osteochondrózy je bolest v bederní oblasti. V počáteční fázi je lokalizován a směrován do křížové kosti, její charakter je tahání (bolest). V tomto období destrukční procesy postihly nucleus pulposus (dochází k jeho dehydrataci), stejně jako ploténky obratlů (snižuje se jejich stojná výška). Nepohodlí je pozorováno při těžkých nákladech a samotná bolest je mírná.
Po nějaké době, pokud je problém ignorován a nejsou přijata žádná opatření, začnou střelby do stehna a hýždí. Vlivem zúžení meziobratlových prostor dochází k „prověšení" svalů a vazů a nestabilní páteři. To vede ke ztrátě citlivosti a necitlivosti.
Třetí stadium je charakterizováno morfologickými změnami na ploténkách, samotná páteř je silně deformována, vzniká protruze ploténky a výhřez. Bolest v této fázi se stává intenzivnější a delší. Každý pohyb přináší nesnesitelnou bolest. Oblasti míchy, cév a nervových zakončení sousedících s bolavým místem je možné zmáčknout, protože vazivový prstenec vyčnívá a ovlivňuje páteřní kanál.
Poslední fáze osteochondrózy bederní oblasti "nutí" tělo přizpůsobit se změnám, ke kterým došlo v důsledku onemocnění následujícím způsobem. Aby byly zachovány podpůrné a ochranné funkce, dochází k růstu kostní tkáně v nemocné oblasti. To většinou vede k různým mikrotraumatům, později k invaliditě.
Komplexní přístup k léčbě
Léčba bederní osteochondrózy musí být nutně komplexní, bez ohledu na stupeň vývoje onemocnění. U lehké formy je prognóza léčby příznivá, deformační procesy lze zcela zastavit a následky minimalizovat. V poslední fázi rozvoje onemocnění je úkolem léčby odstranit všechny příznaky a následky, normalizovat výživu tkání páteře, posílit svalový korzet celých zad a zejména jejich spodní části.
Léky
Pro zmírnění bolesti při bederní osteochondróze se používají analgetika v tabletách nebo injekcích, druhá možnost je výhodnější, protože je účinnější. Pro zmírnění zánětlivého procesu jsou předepsány protizánětlivé léky (nesteroidní). Svalové křeče, které se objevují současně s bolestí, jsou eliminovány svalovými relaxancii. Chondroprotektory se používají k obnově poškozené chrupavkové tkáně.
Všechny tyto prostředky někdy nemají požadovaný účinek, protože poškození zabraňuje pronikání léku do místa účinku.
Blokáda se používá k úlevě od akutního záchvatu bolesti. Měl by to provádět pouze odborník.
Do mezery mezi trnovými výběžky se dlouhou jehlou vstříkne vhodné analgetikum. Po takovém postupu bolest zmizí velmi rychle, ale na chvíli, protože neexistuje žádný terapeutický účinek.
Efektivní použití místních komplexních prostředků - masti, gely. Mají analgetický, protizánětlivý, hřejivý účinek, mnoho lokálních přípravků obsahuje chondroprotektor. Tyto prostředky jsou při správném použití a v kombinaci s masáží velmi účinné.
Fyzioterapeutické procedury
V kombinaci s medikamentózní léčbou bederní osteochondrózy se využívají fyzioterapeutické procedury - balneoterapie, laser a magnetoterapie, léčba slabými proudy, světlem a vibracemi. Prakticky nemají vedlejší účinky a kontraindikace.
Alternativní metody
Stále častěji se současně s tradiční léčbou využívají alternativní (netradiční) metody – hirudoterapie, akupunktura, včelí bodnutí, manuální terapie. Tyto metody poskytují dlouho očekávanou úlevu, ale některé z nich mají kontraindikace, takže je nutná konzultace s ošetřujícím lékařem.
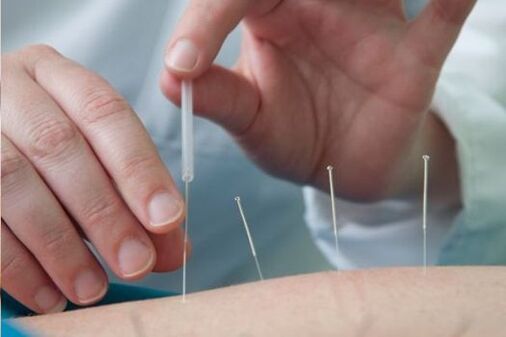
Kromě všech výše uvedených metod léčby pomáhá překonat onemocnění fyzikální terapie. Správně rozložená zátěž požadované intenzity pomůže obnovit krevní oběh v poškozených oblastech, zformovat nebo zpevnit svalový korzet, a tím odlehčit páteř.
Při léčbě osteochondrózy je důležité správně kombinovat léčebné metody, nejprve dochází k úlevě od akutních záchvatů bolesti, poté zánětlivých procesů a teprve po ukončení akutního období onemocnění lze netradiční metody a fyzická cvičení použitý.
Komplexy jógy a pilates se výborně osvědčily jako rehabilitační programy při onemocněních páteře.
Kýla bederní páteře
Na pozadí nedoléčené nebo zanedbávané osteochondrózy bederní oblasti velmi často vzniká kýla - onemocnění, při kterém nedostatečnou fyzickou aktivitou nebo nadměrnou zátěží dochází k výživě tkáně ploténky, klesá její pevnost a v důsledku toho dochází k výživě tkáně ploténky. prasknutí disku. Proces destrukce se může táhnout mnoho let a celou tu dobu zůstat bez povšimnutí, ale jediným neúspěšným pohybem se mechanismus spustí a všechny příznaky se začnou objevovat jeden po druhém.
Celkové příznaky a průběh onemocnění
Mezi příznaky kýly bederní páteře patří snížení šlachových reflexů, bolesti různé intenzity, svalová slabost a necitlivost končetin. Ne vždy se objevují bolesti s kýlou, možné jsou bolesti zad, které se postupně šíří ve směru skřípnutého nervu.
Zkreslení těla je charakteristickým znakem bederní kýly. K tomuto jevu dochází mimovolně, protože tělo potřebuje najít nejpohodlnější polohu, ve které je bolest minimální. Při těžkém, rychle progredujícím průběhu onemocnění může být následkem paralýza dolních končetin (částečná nebo úplná). Tento jev je obvykle doprovázen poruchami fungování břišních orgánů, zejména střev a močového měchýře.
Klinické projevy kýly lumbosakrální zóny se projevují neustálým nárůstem bolesti a jejich zesílením při specifické fyzické námaze (zvedání závaží, předklonění, prudké silné svalové napětí, kašel), tupá bolestivá bolest s lokalizací v jednom bodě, která ne jít pryč, směr bolesti v hýždi nebo noze nebo necitlivost v této oblasti.
Diagnostika kýly bederní páteře
Je obtížné diagnostikovat kýlu vizuálně nebo symptomy popsanými samotným pacientem. K přesnějšímu určení přítomnosti onemocnění se používá několik metod, které pomohou přesně určit lokalizaci onemocnění. Počítačová tomografie, nukleární magnetická a radiografie – díky těmto metodám bude lékař schopen vizuálně určit polohu patologicky změněného obratle a vidět deformovanou ploténku.
K určení závažnosti onemocnění a následků používají lékaři několik testů: zvedání narovnané nohy, šlachové reflexy, citlivost (reakce) nohy na všech úrovních (od prstů po kyčelní kloub) na několik druhů podnětů - bolest , vibrace a teplota.
Léčebné metody
V závislosti na závažnosti a stavu pacienta se používají různé metody léčby kýly. Při exacerbaci je především nutné okamžitě omezit pohybovou aktivitu až na klid na lůžku a ulevit od bolesti léky. Po 5-7 dnech, kdy je akutní období ukončeno a bolest ustupuje, je medikamentózní léčba doplněna dalšími regeneračními procedurami (masáže, fyzioterapie, tělesná výchova).
Lékařská a konzervativní léčba bederní kýly je stejná jako u osteochondrózy.
Chirurgická operace
V případě těžkého průběhu onemocnění a přítomnosti mnoha závažných následků je vhodná chirurgická léčba.
Indikace k operaci:
- sekvestrace kýly - část ploténky poškozená kýlou vstupuje do páteřního kanálu;
- dysfunkce všech nebo jednoho orgánu v pánvi;
- průchodnost v páteřním kanálu je narušena (určeno pomocí MRI);
- nedostatek výsledků při použití lékařské a konzervativní metody léčby po dobu tří nebo více měsíců;
- zánět sedacího nervu.
Chirurgická léčba kýly se nyní provádí pomocí šetrných, minimálně invazivních endoskopických operací.
Metoda laserové rekonstrukce spočívá v odpaření tekutiny z prominujícího nucleus pulposus pomocí laseru. Díky tomu je nervový kořen „osvobozen", to znamená, že jeho komprese je eliminována. Tento typ intervence má však řadu kontraindikací, jsou to časné operace páteře, spondylolistéza, spondylartróza, zhoršená průchodnost páteřního kanálu (stenóza) a protruze nucleus pulposus do kanálu.
K odstranění poškozené části meziobratlové ploténky se používá metoda perkutánní discektomie. Odpařování a odstraňování poškozených tkání se provádí jehlou zavedenou přes kůži.
V případě, kdy není možné poškozenou ploténku jakkoli obnovit, počínaje léky a konče minimálně invazivní operací, nebo všechny použité metody nepřinášejí žádný výsledek, je deformovaná ploténka nahrazena protézou.
Preventivní opatření
Aby se zabránilo progresi onemocnění, jsou předepsána speciální cvičení. Cvičební komplexy by měl vypracovat odborník individuálně pro každého pacienta a musí obsahovat cviky na protažení svalů, napětí a lehké aerobní cvičení.
S kýlou bederní páteře lékaři doporučují nosit speciální fixační pás. Navenek připomíná kapsli, její šířka je asi 30 cm, je připevněna k tělu suchým zipem a má několik stupňů tuhosti.
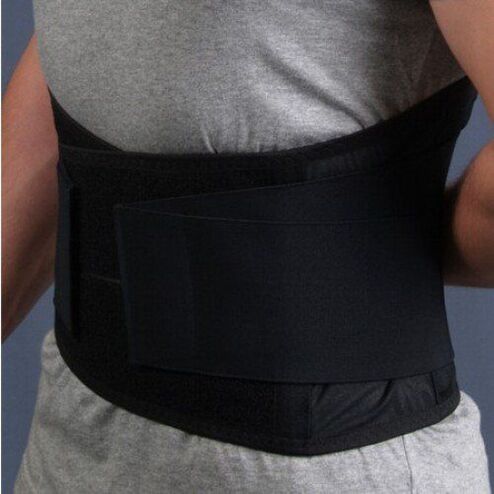
Tento produkt je potřebný k rovnoměrnému rozložení zátěže (od nemocné oblasti ke zdravé) a zmírnění stresu (vyložení). Poraněné segmenty páteře při neustálém nošení pásu jsou korigovány a vráceny do své anatomické polohy.
Lumbodynie s radikulárním syndromem
Na pozadí osteochondrózy a kýly bederní páteře se v důsledku toho vyvíjí lumbago - bederní bolest zad (akutní paroxysmální bolest). Toto je "nejjednodušší" scénář. Vzhledem k tomu, že kýly a osteochondróza jsou charakterizovány deformací a častým prolapsem poškozené ploténky a posunem páteře, dochází k porušení blízkých nervových kořenů, tzv. radikulárnímu syndromu.
Je zesílen porušením žil, které vyvolává edém tkáně (měkké) a překrvení. Příznaky lumbodynie s radikulárním syndromem jsou podobné příznakům lumbální kýly (akutní vystřelující bolesti, které vyzařují dolů, ztráta citlivosti a zhoršené reflexy), a protože jde o důsledek, je nutné zpočátku řešit příčinu integrovaným přístupem, jinak hrozí invalidita.
Ischias
Dalším důsledkem kýly a osteochondrózy je zánět sedacího nervu – ischias a bolest, která vyzařuje do nohy nebo hýždí, která jej doprovází. Navzdory schopnosti jasně definovat „bolavé" místo, důvod spočívá v páteři.
Ischias není nezávislé onemocnění, tento termín označuje řadu příznaků, které doprovázejí určitá onemocnění páteře. Pocity bolesti mohou být různé, v některých případech jde jen o mírné nepohodlí při delším setrvání ve stejné nepříliš pohodlné poloze a někdy bolest vede ke ztrátě vědomí a analgetika v tomto případě nepomáhají.
Pro účinnou léčbu nestačí diagnostikovat ischias nebo lumbago, v každém případě je nutné provést úplné komplexní vyšetření různými odborníky a přesně určit příčinu, protože to je provokující faktor. S odstraněním jen některých příznaků se zvyšuje pravděpodobnost postupu základního onemocnění a výskytu mnoha komplikací. Pozorný přístup ke svému zdraví, včasné rozpoznání problémů a rychlá léčba jsou klíčem k dobrému zdraví.
















